O caso começou com um olho vermelho e dorido e uma zona de visão desfocada que não desaparecia. A explicação estava num parasita vivo, capaz de viajar mais longe do que a maioria das pessoas imagina.
Um mistério de oito meses por detrás de um olho vermelho
Um homem de 35 anos, na Índia, passou meses com vermelhidão ocular e visão enevoada. Foi adiando, à espera que acalmasse. Em vez disso, piorou. Só numa consulta de oftalmologia se percebeu o que estava a acontecer: uma criatura fina, semelhante a um fio, movia-se no gel localizado na parte de trás do olho esquerdo. Estava viva. Movia-se devagar. E encontrava-se no vítreo, a substância gelatinosa e transparente que ajuda o olho a manter a forma.
Os especialistas identificaram de imediato um cenário raro, mas temido. Um nemátode migratório tinha chegado ao olho, provavelmente após uma infeção adquirida pela alimentação. A equipa descreveu o caso numa revista médica de referência para que outros clínicos consigam reconhecer os sinais com maior rapidez.
"Foi observado um nemátode vivo a contorcer-se no vítreo do olho esquerdo após oito meses de sintomas intermitentes."
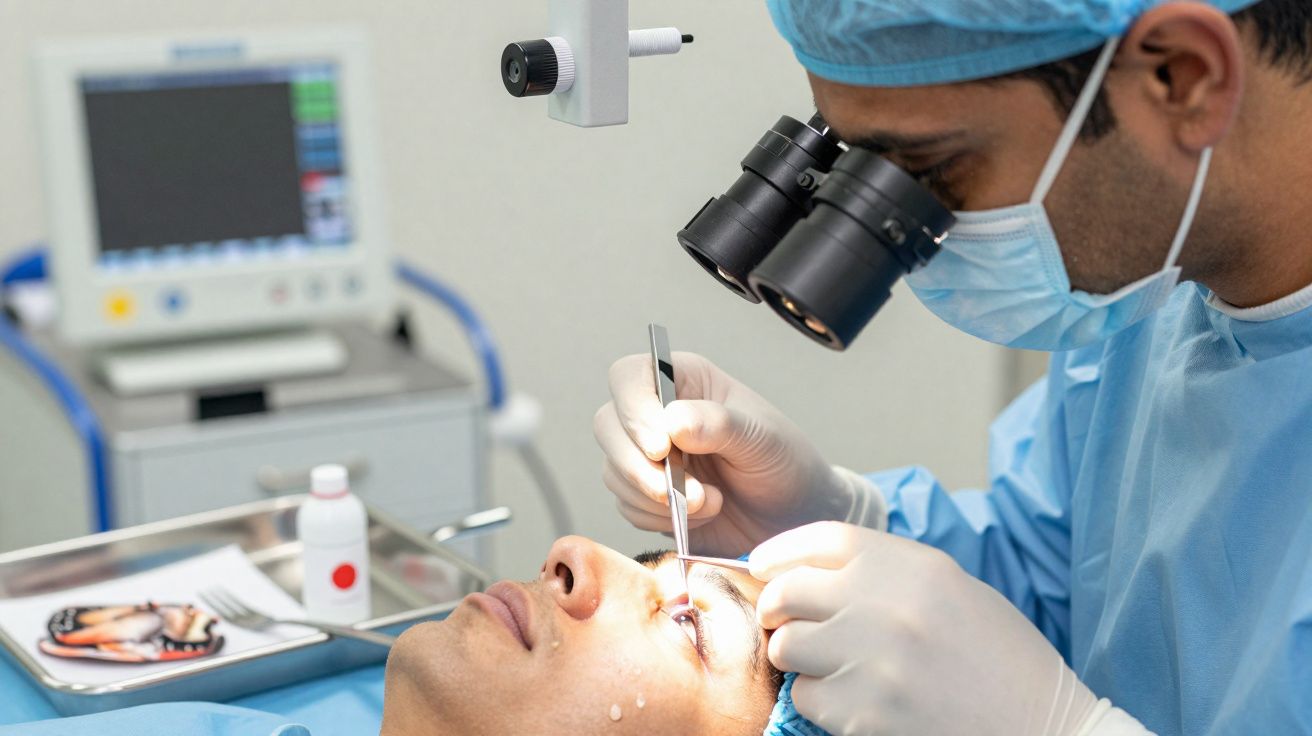
Como os cirurgiões retiraram o intruso do vítreo
Os médicos realizaram uma vitrectomia pars plana. O procedimento consiste numa pequena incisão na parte branca do olho e na remoção do gel vítreo com instrumentos delicados. Com grande ampliação, prenderam a extremidade do verme e retiraram-no inteiro, ainda em movimento. A microscopia identificou uma espécie tropical associada a infeções transmitidas por alimentos no Sul e Sudeste Asiático.
Para controlar a inflamação, o doente recebeu corticosteroides e, para eliminar eventuais larvas remanescentes, fármacos antiparasitários. Não desenvolveu complicações neurológicas nem doença cutânea. Ainda assim, houve um custo ocular: após a cirurgia formou-se uma catarata, com impacto duradouro na visão.
"O procedimento salvou o olho de inflamação contínua; uma catarata veio mais tarde toldar o desfecho."
Do prato à córnea: onde começam estas infeções por Gnathostoma spinigerum
A espécie implicada - mais frequentemente Gnathostoma spinigerum neste contexto - depende de uma cadeia de hospedeiros animais. Animais selvagens e domésticos, como gatos, cães e cobras, albergam vermes adultos no intestino. Os ovos são eliminados nas fezes e chegam a água doce. Pequenos crustáceos ingerem esses ovos. Depois, peixes e rãs alimentam-se dos crustáceos. Os humanos entram na cadeia por engano, sobretudo ao comer peixe de água doce ou carne mal cozinhados que contenham larvas vivas. Mais raramente, as larvas entram através de pequenos cortes na pele durante a preparação dos alimentos.
Uma vez no organismo humano, as larvas vagueiam. Não conseguem tornar-se adultas em nós, mas deslocam-se pelos tecidos. A fase inicial pode parecer apenas uma indisposição gastrointestinal. Mais tarde, podem surgir nódulos pruriginosos que “migram” de local sob a pele. Em situações graves, as larvas atingem os pulmões, os ouvidos ou o sistema nervoso. Quando o cérebro é afetado, pode haver inflamação ou hemorragia, exigindo tratamento urgente. A invasão ocular é particularmente impressionante por ser visível, mas é apenas um dos destinos possíveis.
| Característica | Detalhes |
|---|---|
| Fonte provável | Peixe de água doce ou carne mal cozinhados; raramente entrada por feridas na pele |
| Início típico | Semanas a meses após a exposição; há atrasos de vários meses descritos |
| Sinais iniciais | Dor abdominal, náuseas, inchaços cutâneos pruriginosos e migratórios |
| Riscos graves | Lesão ocular, sintomas pulmonares, dor no ouvido, inflamação cerebral ou hemorragia |
| Pistas para o diagnóstico | História de viagem ou alimentar, eosinofilia marcada nas análises, imagiologia, visualização direta |
| Tratamento | Ivermectina em esquemas curtos; cirurgia quando o olho está envolvido |
O que vigiar depois de refeições de risco
Os sintomas podem surgir apenas meses após uma viagem, férias ou refeição festiva. Esse intervalo pode ocultar a ligação aos alimentos. Os médicos procuram eosinofilia no sangue, um sinal compatível com infeção parasitária. A imagiologia pode sugerir trajetos de migração larvar. O envolvimento ocular é raro, mas quando acontece tende a ser evidente.
- Procure assistência urgente se tiver olho vermelho com “moscas-volantes” ou uma linha móvel no campo visual.
- Informe sobre ingestão recente de pratos com peixe de água doce cru ou mal cozinhado, enguia, rã ou carnes pouco passadas.
- Referencie quaisquer “caroços” pruriginosos que mudem de sítio sob a pele ou sensações estranhas de formigueiro.
- Diga ao seu médico de família se viajou recentemente para o Sul ou Sudeste Asiático, ou se fez atividades rurais com pesca em água doce.
Outro caso ilustra uma via diferente de chegada ao olho
Os parasitas oculares nem sempre chegam por via alimentar. Nos Estados Unidos, uma corredora notou pequenos vermes transparentes a saírem do olho depois de atravessar uma nuvem de moscas que procuravam a face. Nesse episódio, tratava-se de outra espécie, típica do gado, que utiliza moscas como veículo. A mensagem, contudo, mantém-se: o olho pode funcionar como sinal de alerta precoce para parasitas que normalmente preferem animais e, ocasionalmente, “saltam” para humanos.
Abordagem terapêutica atualmente preferida por especialistas na gnathostomíase
Quando há suspeita de gnathostomíase, a prática atual tende a privilegiar a ivermectina administrada ao longo de dois dias. Em muitos centros, substituiu esquemas mais prolongados com outros medicamentos. A cirurgia é especialmente relevante quando o verme está preso no olho ou localizado sob a pele. No seguimento, procura-se doença oculta no cérebro ou nos pulmões, mesmo quando o olho aparenta estar calmo.
"Dois dias de ivermectina frequentemente eliminam larvas residuais após a remoção cirúrgica."
Os exames às fezes raramente ajudam, porque os humanos são hospedeiros acidentais. As análises ao sangue e a imagiologia orientam a abordagem. Quando há compromisso ocular, os oftalmologistas articulam o tratamento com equipas de doenças infeciosas.
Segurança alimentar prática para viajantes e para quem cozinha em casa
Sumo de citrinos, malagueta ou marinadas não eliminam larvas de nemátodes. O calor elimina. Cozinhe peixe e carne até ao interior ficar bem quente e a textura indicar confeção completa. Se planear consumir peixe cru, escolha espécies de fontes seguras e cumpra orientações de congelação desenhadas para inativar parasitas. O peixe de água doce e a enguia apresentam risco mais elevado quando consumidos crus. Muitos produtos de “grau sushi” recorrem a peixe marinho, que enfrenta riscos diferentes, mas a manipulação segura continua a ser essencial.
- Cozinhe peixe de água doce e carne de rã até, pelo menos, 63 °C no centro.
- Congele o peixe destinado a pratos crus segundo padrões de ultracongelação usados por profissionais.
- Use luvas ao manipular marisco ou peixe cru se tiver cortes nas mãos.
- Lave muito bem tábuas e facas após preparar peixe ou carne crus.
- Mantenha os animais de companhia desparasitados e longe de aparas de peixe, para reduzir a contaminação ambiental.
Porque este caso importa para lá de um bloco operatório
Os hábitos alimentares mudam depressa. Pratos ao estilo ceviche e sashimi surgem hoje em locais onde, há uma década, eram raros. As viagens aumentam a exposição. Uma única larva num filete de água doce mal cozinhado pode iniciar uma infeção que migra durante meses. O olho só é o “capítulo final” numa pequena fração dos casos, mas é, de longe, o local mais visível e o mais perturbador para doente e médico.
Para os clínicos, o relato reativa uma lista de verificação: perguntar por consumo de peixe de água doce cru; procurar eosinofilia; encaminhar cedo para oftalmologia se houver alterações visuais. Para o público, a mensagem é uma ponderação simples. A aventura gastronómica dá prazer e histórias. Também traz um risco parasitário pequeno, mas real, quando espécies de água doce são ingeridas cruas ou pouco cozinhadas. Técnica adequada na cozinha e baixa tolerância a “sintomas oculares estranhos” ajudam a manter esse risco controlado.
Uma nota adicional para famílias e para quem pratica desporto ao ar livre: crianças, grávidas e corredores podem ter exposições particulares, desde piqueniques junto a lagos até enxames de moscas ao entardecer. Óculos de sol, repelente de insetos e escolhas alimentares sensatas reduzem essas situações. A probabilidade de encontrar um verme no olho continua a ser muito baixa. Casos como este mostram como baixar ainda mais essa probabilidade.






Comentários
Ainda não há comentários. Seja o primeiro!
Deixar um comentário